又名:胰岛素依赖型糖尿病
科室:内分泌科
赵维纲审阅专家医典专家团
中国医学科学院北京协和医院主任医师
中国老年保健研究会老年内分泌与代谢分会副主任委员概述病因症状就医治疗预后日常概述

多见于青少年,可见于任何年龄段
起病较急,症状明显且严重
目前无法治愈,终身使用胰岛素治疗
疾病定义
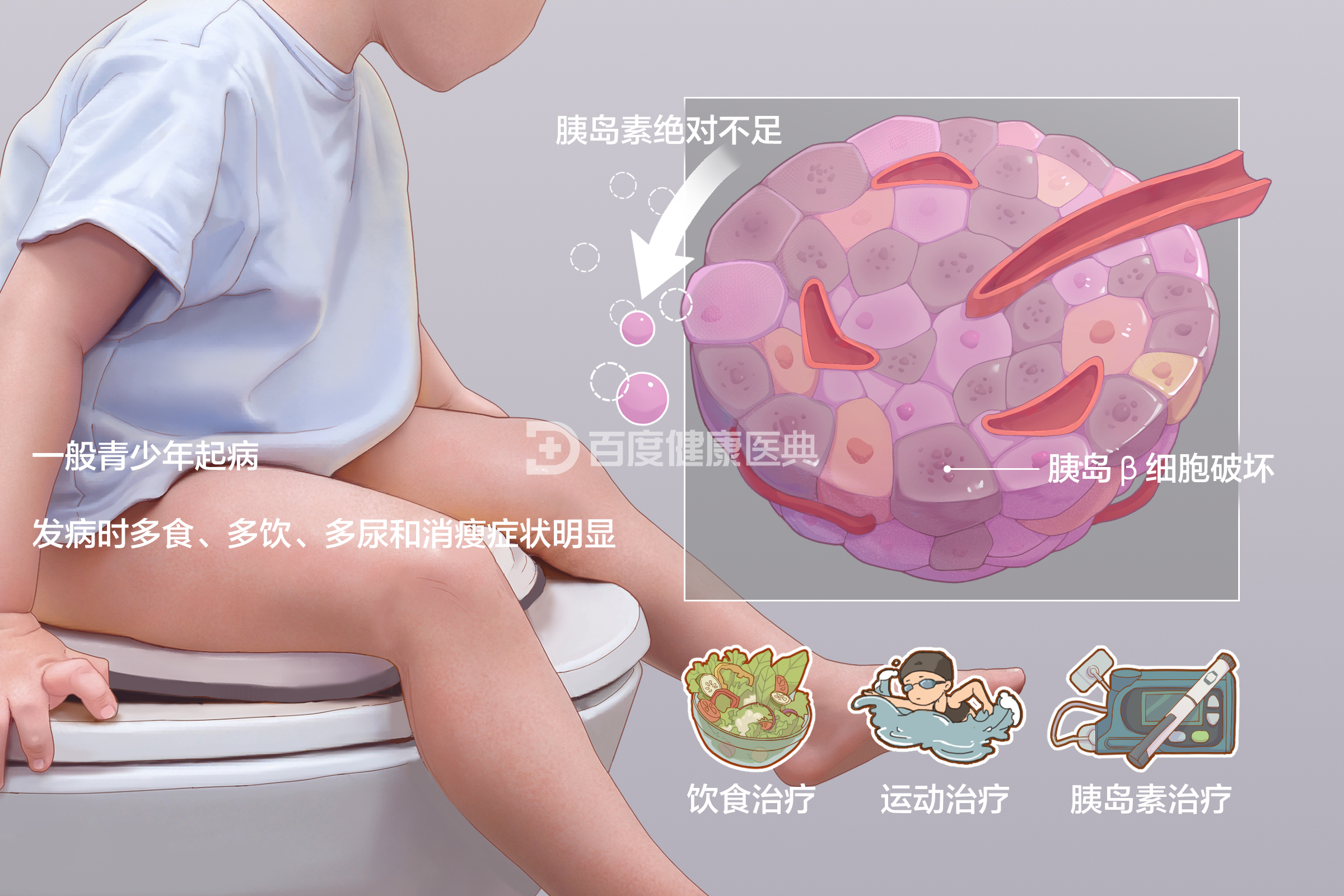
1型糖尿病(T1DM)是由于胰岛β细胞破坏、胰岛素绝对不足引起的一种糖尿病,一般青少年期起病,发病时多食、多饮、多尿和消瘦的“三多一少”症状明显,或者直接以酮症酸中毒的较重疾病状态发病。
1型糖尿病病因不明,有明确原因导致β细胞破坏的糖尿病不属于1型糖尿病。
流行病学
100位糖尿病患者中约有5位患1型糖尿病,他们多于儿童或青少年时期起病,也有成年人发病的情况。在儿童及青少年糖尿病患者中,1型糖尿病所占比例约为80%~90%。
1型糖尿病的发病率在全球呈显著上升趋势。我国儿童1型糖尿病发病率较低。2000年世界卫生组织(WHO)数据显示,我国儿童1型糖尿病发病率为每年0.59/10万。
疾病类型
按照是否存在自身免疫机制分为:自身免疫性和特发性。自身免疫性1型糖尿病按照起病急缓可分为:急发型和缓发型。
还有一种发病急骤且凶险的类型,被称为暴发型1型糖尿病,但具体发病时间和凶险程度,学术界并没有明确,“症状”部分会有所说明。
病因

基本病因
正常情况下,人体血糖水平升高时,胰岛β细胞可以产生足够的胰岛素来调节血糖。大多数1型糖尿病患者由于自身免疫系统的紊乱,β细胞被严重破坏,胰岛素分泌绝对不足,从而导致血糖升高。
遗传因素:同卵双胎患1型糖尿病的一致性可达50%,但父母遗传给子女的概率却很低,若双亲中有一人患1型糖尿病,子女患病的风险仅有2%~5%。
病毒感染:腮腺炎病毒、风疹病毒、肝炎病毒、脑-心肌炎病毒等感染可增加患病风险。
接触某些有毒化学物质,如杀鼠剂等。
症状

典型症状
临床前期
可无临床症状,但患者的胰岛β细胞功能逐渐减退。
发病初期
暴发性1型糖尿病:起病最急,会突然出现“三多一少(多饮、多食、多尿、体重减轻)”的典型症状,以及类似急性胰腺炎的表现,比如剧烈腹痛、恶心、呕吐等。
儿童及青少年患者、成人急性起病者:常在感染等诱因下出现酮症酸中毒的症状,如头痛、烦躁、嗜睡、呼吸深快、呼气中有烂苹果味等,甚至直接表现为脱水、循环衰竭或昏迷等症状。
“蜜月”缓解:部分患者在经胰岛素治疗后β细胞功能明显改善,可减少胰岛素用量甚至停药,但蜜月期常不超过1年,之后胰岛素需要量又逐渐增加。
中后期糖尿病
病程10~15年以上的患者若不经合理治疗,会出现各种慢性并发症,如糖尿病肾病、糖尿病视网膜病变、冠心病、脑血管病等,后果严重。
伴随症状
1型糖尿病患者除典型“三多一少”症状外,还可出现以下代谢紊乱的表现:
一般症状:乏力、易疲劳、易感冒、精神萎靡、记忆力下降。
心血管系统:心悸、气促、心律不齐、直立性低血压等。
消化系统:无并发症者食欲亢进、易饥饿、进食增多,重者则食欲减退、恶心、腹胀。
生殖系统:少数女性患者可出现特发性卵巢早衰,男性患者可出现性功能障碍。
心理:多数患者有情绪不稳、焦虑、抑郁,还可能出现失眠、多梦、易惊醒等症状。
伴发病:1型糖尿病患者可出现桥本甲状腺炎等自身免疫病。
就医

喝水多、排尿多、饭量变大,体重反而减轻等症状;
出现昏迷或脱水等酮症酸中毒现象;
糖尿病患者发现血糖水平持续高于医生制定的目标值(2 次以上),或血糖持续低于医生制定的目标值(2 次以上);
出现低血糖症状,如:发汗、精神紧张、颤抖与乏力、极度饥饿和轻度恶心、头晕、头痛、看不清东西、意识不清楚等。
就诊科室
一般为内分泌科;如果发生酮症酸中毒急性起病,病情危急则就诊于急诊科。
诊断流程
如果怀疑自己为糖尿病或者体检提示血糖异常,准备第二天早晨到医院检查是否为糖尿病,则建议前一天晚上10点以后不要再吃东西(但一定要确保不发生低血糖),向内分泌科医生详细讲述自己哪里不舒服,根据医生的指导去做空腹血糖检查、糖负荷后2小时血糖监测和自身抗体检查。
若最终诊断为糖尿病,还会进行眼底、足部、尿常规等方面的检查,来确定是否有糖尿病并发症的发生。
1型糖尿病主要诊断依据需要综合患者临床表现及病情发展,包括以下三个方面:
起病年龄:大多数患者20岁以前起病,但也可以在任何年龄发病;
起病方式:起病较急,患者的口干、多饮、多尿、体重下降等“三多一少”症状较为典型,有部分患者直接表现为脱水、心脏衰竭、休克或昏迷等症状;
治疗方式:患者需要严格依赖胰岛素治疗。
相关检查
1型糖尿病的血糖检查与2型糖尿病相似,其意义为监测血糖控制情况及波动节律。
尿糖及尿酮体检测
尿糖
正常人尿糖为阴性。尿糖阳性是诊断糖尿病的重要线索,但不能区分是哪个类型糖尿病,尿糖阴性也不能完全排除糖尿病。
尿酮体
酮症酸中毒是1型糖尿病的典型特征,患者往往发病之初测定尿酮体就为阳性。但尿酮体阳性也可以发生在2型糖尿病患者,尿酮体阴性也不能完全排除酮症酸中毒。
血浆葡萄糖(血糖)测定
空腹血糖:禁食至少8小时后称为空腹,然后采血测定的血糖值,正常值应该≤6.1 mmol/L;
餐后2小时血糖(OGTT中的糖负荷后2小时血糖):从吃第一口饭或者口服75g葡萄糖水开始计时,2小时后采血测得的血糖值,正常值应该≤7.8 mmol/L;
随机血糖:一天中任意时间采血测得的血糖值,正常值应该≤11.1 mmol/L 。
口服葡萄糖耐量试验(OGTT)
OGTT一般是诊断糖尿病的金标准,也是判断胰岛功能的重要方法。当血糖高于正常范围而又没达到糖尿病诊断标准时,需进行OGTT。对于高度怀疑1型糖尿病的患者,尤其是儿童和青少年的OGTT需要严格在医护人员的指导和监测下进行。
OGTT建议在清晨进行比较准确,推荐成人口服75g葡萄糖(由医生处方开具,儿童或青少年的口服普通糖剂量不同于成年人),溶于250~300ml水中,5分钟内喝完。服糖前抽空腹血,服糖后每隔30分钟取血,共四次,根据各次血糖水平绘制糖耐量曲线。
糖化血红蛋白(HbA1c)测定
可以反映采血前2~3个月的平均血糖水平,是判断血糖控制情况的重要指标。在治疗过程中,常以HbA1c 低于7.0%作为血糖控制是否达标来衡量。关于HbA1c控制指标可以根据患者个体情况调整,具体需要听医生建议,对于1型糖尿病患者,儿童和青少年患者应<7.5%,成人患者<7.0%。
血脂、血压、尿酸等生化检查
用于监测合并症或其他代谢指标,有利于更好地选择用药。
胰岛素(或C肽)释放试验
可以了解胰岛β细胞的功能,有助于糖尿病分型、病情判断和后续的指导治疗。
胰岛自身抗体测定
这是诊断免疫介导性1型糖尿病的关键指标。患者需要接受多项自身免疫抗体检测,1型糖尿病患者常常呈现这些抗体均为阳性,尤其是发病早期,阳性率更高。经常检查的抗体包括:抗谷氨酸脱羧酶抗体(GADA)、胰岛素抗体(IAA)、胰岛细胞抗体(ICA)、ZnT8、IA-2A等。
鉴别诊断
1型糖尿病需要与2型糖尿病及单基因突变糖尿病进行鉴别。
1型糖尿病2型糖尿病 单基因突变糖尿病
起病年龄6月龄至成年人 常见于青春期后 新生儿或青春期后
临床特点 急性起病 慢性或急性起病 慢性或急性起病
自身免疫存在 否 否
酮症 常见 少见 仅新生儿常见
血糖 高 不定 不定
肥胖 与普通人群相似 常见 与普通人群相似
黑棘皮 无 可能有 无
在青少年中的比例 80%~90% 小于10% 1%~2%
父母患糖尿病的比例 2%~4% 80% 90%
应在年龄低于6月龄的患儿、有家族史或伴有神经性耳聋、视神经萎缩等特殊症状的患者中进行基因检测,以排除单基因突变所致糖尿病。
治疗

急性期治疗
糖尿病酮症酸中毒的治疗
短效胰岛素持续静脉滴注。
补液治疗:纠正失水、恢复肾灌注,有助于降低血糖、排出酮体。
补钾、补碱:纠正电解质紊乱。
一般治疗
饮食治疗
每日能量摄入适宜,儿童患者可参照下列公式进行计算:总热量(kcal)=1000+年龄x(100~70)(注意:括号中的100~70是指:1~3岁儿童为100,3~6岁为90,7~10岁为80,10岁以上为70)。
营养均衡:每日碳水化合物、蛋白质、脂肪分别占50%~60%:10%~15%:20%~30%。
成年1型糖尿病患者,若肾功能正常,蛋白质摄入量应达1g/kg标准体重,儿童患者可适量增加。
运动治疗
运动治疗适用于病情稳定的1型糖尿病患者,可参加多种形式的有氧运动,如:快走、慢跑、健身操、游泳等。运动时以轻微出汗为宜,不宜大汗。
血糖控制不稳定、频发低血糖、合并急性感染或有严重慢性并发症的患者不宜剧烈运动。
最好在餐后1.5 h开始运动,每天至少一次,每次30~60分钟。
运动时随身携带含有碳水化合物的食物,以防发生低血糖。
药物治疗
由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。
所有1型糖尿病患者都应该尽早使用胰岛素治疗,且需终身使用以维持正常生命。强化胰岛素治疗方案,是所有1型糖尿病患者的推荐治疗方案。
基础胰岛素+餐时胰岛素(每天多次胰岛素注射方案,MDI):最常用的方案。三餐前使用短效胰岛素或胰岛素类似物,睡前使用中效或长效胰岛素或胰岛素类似物。
持续皮下胰岛素输注(胰岛素泵治疗,CSII):使用人工智能控制的装置,模拟人体胰岛素正常生理状况下的分泌模式来持续输入胰岛素,从而控制血糖。适用于MDI控制不佳、反复发生低血糖或酮症酸中毒的患者,但价格较昂贵。
注射部位:腹壁注射起效最快,其次为上臂、大腿、臀部。
剂量:因人而异,且要随精神应激状态(惊吓、劳累、精神打击等)、月经期、饮食、运动等及时调整,务必听从医护人员指导进行剂量调整和血糖监测。
关注胰岛素副作用,及时应对或改善,并不能因为胰岛素副作用而随意停用。
全身副作用:低血糖、水肿、过敏反应、视物模糊等。
局部副作用:注射部位疼痛、皮下脂肪增生。一旦发现注射部位有硬结、凹陷或疼痛,应立即停止在该部位注射,按照医护人员指导更换注射部位,症状则可渐渐自行消失。
手术治疗
全胰腺或胰腺节段移植若成功,可以使糖尿病获得“治愈”,但胰腺供体稀少,移植成功率较低,患者术后需要长期服用药物抑制排异反应。
前沿治疗
胰岛移植和干细胞移植有望治愈1型糖尿病,但尚处在研究阶段。
预后

并发症
急性并发症
酮症酸中毒(DKA):是由于胰岛素严重缺乏,升糖激素(胰高血糖素等)不适当的升高引发的代谢紊乱。1型糖尿病(尤其是急性起病型)患者发生DKA的倾向较大,有时甚至以DKA为首发症状。一旦发生,应及时救治。
慢性并发症
糖尿病视网膜病(DRP):病史超过15年的患者发生率高达78%,是最常见的糖尿病微血管并发症,严重者可导致失明。
糖尿病肾病:高血糖可以破坏肾脏中的小血管,患者会出现泡沫尿、腿部或全身肿胀等症状。
动脉粥样硬化:可引发冠心病、高血压、脑血管疾病,累及下肢动脉时会出现下肢发凉、疼痛、间歇性跛行等症状。
糖尿病神经病变:肢端麻木、针刺感、烧灼感、感觉减退等。
糖尿病皮肤病变:皮肤出现大疱、暗红色小丘疹、卵圆形斑块等。
感染:如皮肤黏膜感染(疖、痈、体癣、足癣等)、膀胱炎、肾盂肾炎、气肿性胆囊炎、结核病等,糖尿病患者发生感染的概率远高于正常人群,且易反复发生,经久不愈。
糖尿病足:患者足部的感觉减退,受伤时难以察觉,小的划伤和水疱也可能会导致溃疡、感染、坏死,重者出现坏疽。
日常

家庭护理
1型糖尿病患者多为儿童和青少年,因此父母或监护人在糖尿病护理中起着十分重要的作用。
父母或监护人要掌握多方面的糖尿病管理知识,包括饮食、运动、心理健康、生长发育、血糖监测、胰岛素注射方法、如何预防和早期识别并发症等。
日常生活管理
饮食
可按照公式计算计算每天摄入的总热量(详见一般治疗)。
碳水化合物提供能量所占比例应为50%~60%,最好通过全谷物类、豆类、水果、蔬菜等摄取,成人患者每天碳水化合物摄入量不应少于130g。
蛋白质提供能量应占10%~15%,应注意避免过高蛋白质饮食。
脂肪提供能量应占20%~30%,应多吃坚果、海鱼、橄榄油等优质脂肪酸,少吃人造奶油、糕点、饼干、猪油等饱和脂肪酸。
多吃富含膳食纤维的食物,有助于延缓糖类吸收。
低盐饮食,伴发肾病和高血压的患者每日食盐摄入量不超过3g。
体育运动
每天1次轻到中等强度有氧运动,如散步、快走、慢跑、球类运动、游泳、健身操、爬山等,每次30~60分钟,以微微出汗为宜。
最好在饭后1.5h开始运动,随身携带含碳水化合物的食物或饮料,以防发生低血糖
病情不稳定或有严重并发症的患者不宜剧烈运动。
保持愉悦的心情。
戒烟,限制饮酒量。
日常病情监测
血糖监测
患者使用快速血糖仪进行自我监测。
每天应监测3~4次(餐前、餐后2小时、睡前、凌晨等时间点),餐前血糖的监测尤为重要。
糖化血红蛋白(HbA1c):可反映最近2~3个月血糖控制情况,儿童和青少年患者应<7.5%,成人患者<7.0%。
血酮、尿酮监测:可提示是否发生了酸中毒。
并发症的监测:定期进行眼底检查、尿蛋白检查、肝肾功能检查、血管检查等,这是早期发现糖尿病并发症的有效手段。
预防
1型糖尿病病因不明,很难预防,但可以通过控制血糖、定期进行并发症相关指标的监测来预防急、慢性并发症的发生。
参考资料
[1]王辰、王建安等,《内科学》,2015年9月第三版,人民卫生出版社.
[2]中华医学会糖尿病学分会.中国1型糖尿病诊治指南(2012年版).
[3]中华医学会糖尿病学分会.中国1型糖尿病胰岛素治疗指南[J].中华糖尿病杂志,2016,8(10):591-597. DOI:10.3760/cma.j.issn.1674-5809.2016.10.005.
[4]2015 NICE 指南:Type 1 diabetes in adults:diagnosis and management(NG17).
[5]2019国际共识:International Consensus on Risk Management of Diabetic Ketoacidosis in Patients with Type 1 Diabetes Treated with Sodium-Glucose Cotransporter (SGLT) Inhibitors.
[6]2018 ADA立场声明:Type 1 Diabetes in Children and Adolescents: A Position Statement by the American Diabetes Association.
[7]2014 ADA 立场声明:Type 1 Diabetes Through the Life Span: A Position Statement of the American Diabetes Association.
以上内容由赵维纲主任医师参与编审
相关阅读
1型糖友有个“蜜月期”
健康时报
1型糖尿病也可以适当运动
健康时报
1型糖尿病暴戾而任性
健康时报
运动后,1型糖友要提防夜间低血糖
健康时报
糖尿病患者都能像正常人一样做剧烈运动吗?
李青天津市泰达医院
儿童糖尿病不容忽视!那些关于胰岛素的常识,你知道吗?
京城药师
视频:糖吃多了易得糖尿病?动漫揭秘糖尿病真相
深读视频

1型糖尿病诊断标准有哪些? 提示: 1型糖尿病是糖尿病的一个类型,除了1型糖尿病还有就是2型的糖尿病,对于糖尿病的...
MORE+
现阶段很多人患上糖尿病,尤其是肥胖人士。糖尿病治疗期长、还有多种并发症。所以,人们要了解糖尿病的征兆,...
MORE+
1型糖尿病的主要致死因素 提示: 一型糖尿病是一种可以导致死亡的疾病。因为本病是一种胰岛素依赖性的疾病。若是...
MORE+
1型糖尿病真的能治愈吗? 现阶段1型糖尿病可治可控,但彻底治愈,目前还不能! 1型糖尿病是自身免疫性糖尿病。其实...
MORE+
打胰岛素和戴胰岛素泵治疗的1型糖尿病儿童主观生活质量及影响因素研究摘要 作者: 何丽,郭盛,李嫔,陈临琪 摘...
MORE+
得了一型糖尿病会越来越越严重吗? 导读 1型糖尿病,又名胰岛素依赖型糖尿病(IDDM)或青少年糖尿病,易出现糖尿病酮...
MORE+
1型糖尿病能生孩子吗 会导致遗传吗 提示: 糖尿病孕妇是可以生孩子的,但糖尿病的病症不特别严重,没有产生过多的...
MORE+
什么是1型糖尿病?这4类人容易得糖尿病 据统计,当前我国糖尿病逐渐成为家喻户晓的慢性疾病,患病人数已突破1亿,...
MORE+